Болезнь и синдром Паркинсона
При болезни Паркинсона (также называется как идиопатический синдром Паркинсона) происходит дегенерация меланинсодержащих клеток в Substantia nigra с нарушением допаминергических путей. Гистологически находят тельца Lewy - гиалиновые эозинофильные включения.
Болеют в возрасте 40-60 лет. Мужчины заболевают несколько чаще. Довольно частое заболевание - 1% у 60-летних, 3% у 80-летних. Частота повышается с возрастом.
Все остальные патологические состояния, при которых наблюдается симптоматика экстрапирамидных растройств, относятся к синдрому Паркинсона. Диагностическими критериями симптома Паркинсона является акинезия и один из следующих симптомов - тремор в покое, ригидность, постуральная нестабильность (нарушенные постуральные рефлексы).
К атипичному синдрому Паркинсона относятся нейродегенеративные заболевания, при которых дегенеративные изменения в чёрной субстанции являются лишь частью дегенеративных изменений в мозге. К ним относятся:
- мультисистемная атрофия
- прогрессивный супрануклеарный парез взгляда
- кортикобазальноганглионарная дегенерация
- Parkinson-Demenz-Komplex
- болезнь Hallervorden-Spatz
- Neuroakanthozytose
- болезнь Machado-Joseph
- Westphal-вариант хореи Гентингтона
Также выделяют группу вторичных синдромом Паркинсона:
- интоксикации
- воспалительные (сифилис, энцефалопатия при СПИДе)
- постэнцефалические
- болезнь Вильсона
- опухоли
- травмы (паркинсонизм боксёров)
- атеросклеротические (васкулярные)
- медикаменты (нейролептики, резерпин, вальпроинат, флунаризин).
Болезнь Паркинсона встречается чаще, чем симптом Паркинсона. Но необходимо их дифференцировать, т.к. отличаются терапия и прогноз.
Немецкое общество неврологов предлагает пользоваться слудующей схемой:
- постановка диагноза симптома Паркинсона (диагностические критерии выше)
- исключение симптомов, которые указывают на вторичный или атипичный симптом Паркинсона (табл.1)
- обнаружение фактов, свидетельствующих за болезнь Паркинсона (табл.1)
Симптомы, указывающие на вторичный или атипичный симптом паркинсона
- наличие симптома Паркинсона у родственников и положительный генетический анализ - семейный синдром Паркинсона
- течение с обострениями или выраженная васкулярная энцефалопатия на КТ/МРТ - васкулярный синдром Паркинсона
- гидроцефалия на КТ/МРТ и триада (нарушение походки, недержание, когнитивные нарушения) - гидроцефалия
- приём нейролептиков или противорвотных в анамнезе - медикаментозный синдром Паркинсона
- галюцинации несмотря на приём медикаментов и раннее развитие деменции - деменция с тельцами Lewy
- парез взгляда, частые ранние падания (особенно назад) - прогрессивный супрануклеарный парез взгляда
- симметричное начало, ранние вегетативные нарушения или мозжечковая атаксия - мультисистемная атрофия
- апраксия, нарушение пирамидного пути, сильная асимметрия брадикинезии, плохой эффект от леводопы - кортикобазальноганглионарная дегенерация
Симптомы, указывающие на болезнь Паркинсона:
- начало с одной стороны, сохраняющаяся асимметрия
- прогрессирование заболевание, длительность больше 10 лет
- тремор в покое
- хороший эффект от леводопы в течение более 5 лет
- дискинезии при применение леводопы |
Табл. 1. Критерии для диагноза болезни Паркинсона.
Клиническая картина.
Основными симптомами болезни и синдром Паркинсона являются акинезия (гипокинезия), ригидность, тремор и постуральная нестабильность.
Тремор обычно в покое. Дифференцируется с семейным, эссенциальным тремором. При семейном треморе в процесс кроме рук и ног также вовлекаются голова и голос. Это заболевание наследуется по аутосомно-доминантному типу (имеется тремор у родственников). Обычно манифестирует до 25 лет и около 60 лет. Тремор проходит или уменьшается после приёма алкоголя.
Вегетативные симптомы - сиалорея, гипергидроз по ночам, нарушение функции мочевого пузыря.
Гипокинезия - не является следствием паралича. Движения в суставах в полном объёме и выполняются с удолетворительной мышечной силой. Больной, приняв определённую форму, долгое время сохраняет её.
Мимика обедненна. Голос хриплый, тихий, монотонный.
Походка замедленна. Шаги мелкие. Больной не может резко остановиться.
Ригидность в области шеи и плеч, мышц конечностей. При пассивном движение сопротивление оказывается одинаковое в начале и конце движения (при центральном параличе - симптома складного ножа). Также экстрапирамидная ригидность носит название "восковидной", т.к. при пассивном разнибание предплечья, головы можно ощущить прерывистость, ступенчатость растяжения мышц (симптом зубчатого колеса).
В клинике выделяют три клинических типа:
- при котором доминирует в клинике тремор
- доминирует акинезия и ригидность. Характерны вегетативные нарушение и ранние психические осложнения.
- одинаково сочетаются тремор и ригидность.
Клиническая особенность атипических синдромов Паркинсона. Нерегулярный тремор, миоклонус, нарушение движения глаз, быстрая прогрессия, симметричный тремор, плохой эффект от леводопы. При всех этих явлениях необходимо подумать о синдроме Паркинсона.
Мультисистемная атрофия. Нейродегенеративное заболевания неизвестной этиологии. Болеют люди среднего возраста. Гистологически обнаруживают включения в олигодендроцитах с альфа-синуклеином.
В клинике - нарушения автономной системы (гипотонии, нарушение функции мочевого пузыря, нарушение сна, речи, глотания) в сочетание с синдромом Паркинсона или мозжечковой атаксией.
В эту нозологию объединены патологические состояния:
- Shy-Drager-синдром
- спорадическая оливо-понто-мозжечковая атрофия
- стриатонигральная дегенерация.
Лечение.
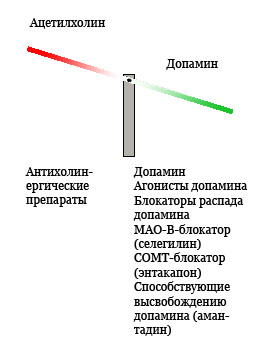
Рис.1. Препараты для лечения болезни и синдрома Паркинсона.
Антихолинергические препараты:
- бипериден
- тригексифенидил
- бензатропин
- метиксен
- придинол
- борнаприн
- проциклидин
Применяются в тех случаях, когда в клинике доминирует тремор и вегетативные нарушения, а эффекта допаминергических препаратов недостаточно. Блокируют мускариновые рецепторы. Особенно хорошо помогают при паркинсонизме после энцефалитов и при паркинсонизме, вызванном медикаментами.
Противопоказания - нелеченная глаукома, ДГПЖ, стеноз пилоруса.
Леводопа. L-Dopa (L-3,4-Dihydroxyphenilalanin) является предшественником допамина. Леводопа с периферическим ингибитором декарбоксилазы (бензеразид или карбидопа) является методом выбора у больных старше 70 лет (у больных до 70 лет применяются агонисты допамина). Ингибитор декарбоксилазы не проникает через гематоэнцефалический барьер, в результате чего в ЦНС создаётся большая концентрация леводопы. Лучше влияет на акинезию и ригидность, и лишь при длительном применение на тремор.
Из побочных эффектов может вызывать вегетативные нарушение (тошнота, рвота, диарея, запор), сердечно-сосудистые нарушения (нарушение ритма, ортостатическая гипотония), хореа-атетоидноподобные дискинезии, психозы. Эти психозы обычно лечатся небольшими дозами нейролептиков. Иногда однако вынуждают отменить препарат. Из нейролептиков предпочтительны клозапин и кетиапин.
Дискинезии встречаются у 30% больных через 5 лет лечения. По этой причине у людей до 70 лет применяются агонисты допамина. В исследованиях было показано, что при применение последних дискинезии наступают позже.
При длительном применение возникают ещё два побочных эффекта:
- End-of-Dose-Akinesie - при приёме препарата он действует только 2-3 часа. В таких случаях применят ретардные препараты, дуоденальную форму или чаще распределяют леводопу в течение дня.
- On-Off-Phänomen - на протяжение дня часто меняется симптоматика. При появление On-Off-Phänomen применяется дуоденальная леводопа, которая вводится постоянно через эндоскопически наложенную гастростому, апоморфин и глубокая стимуляция мозга.
Если в начальном стадии имеется только тремор, то используют антихолинергические препараты или ß-блокаторы.
Принцип лечение леводопой - низкие начальные дозы, постепенное повышение дозы, минимальная оптимальная доза.
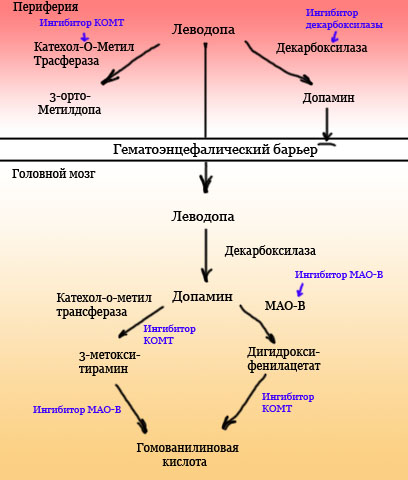
Рис.2. Метаболизм леводопы на периферии и в головном мозге.
Амантадины. Блокируют глутаминовые рецепторы. Усиливают клинический эффект леводопы, однако могут также с успехом применяться самостоятельно. Кроме того эти препараты имеются в инфузионной форме и применяются когда быстро необходим эффект (при акинетических кризах является средством выбора).
Представители:
- амантадинсульфат
- амантадингидрохлорид
Агонисты допамина. Позволяют уменьшить дозу леводопы. Применяются у пациентов, которые длительно принимают леводопу и у которых её эффективность снизилась. Также применяется у молодых пациентов для длительной терапии. Из побочных эффектов часто встречается нарушение кровообращения в руках и ногах, отёки ног, повышенная усталость.
Представители:
- бромокриптин
- лизурид
- перголид
- ропинирол
- прамипексол.
Ингибиторы МАО-В (селегилин) и катехол-О-метилтрансферазы (КОМТ). У пациентов с болезнью/симптомом Паркинсона повышен уровень МАО-В, который расщепляет допамин. Блокаторы МАО-В замедляют разрушение допамина.
Представителем является селегилин. В 2005 году был введён разагилин. Применяются в сочетание с леводопой для уменьшение её дозы или при снижение эффективности леводопы. В недавном исследование было показано, что разагилин в качестве монотерапии в начале заболевания обладает положительным действием на прогрессирование симптоматики. Из побочных эффектов вызывает повышение пульса и АД.
Представителями ингибиторов КОМТ являются энтакапон и толькапон. Применяется при развитие еnd-of-Dose-Akinesie. Толькапон обладает гепатотоксичностью, при его применение необходимо контролировать функцию печени.
Будипин. Обладает многим действием (антихолинергическое, допаминергическое, норадренергическое, серотонинергическое). Применяется в сочетание с другими препаратами.
Тремор лечится сначала допаминергическими средствами. Если эффект недостаточен, тогда используют антихолинергические средства, будипин, б-блокаторы, примидон, клозапин.
Проблемы при лечение больных с болезнью Паркинсона.
Депрессия встречается у 30-50% пациентов. Если она связана с малоподвижность, то на неё можно повлиять увеличением дозы леводопы. Если не связана, то применяются антидепрессанты. Предпочтительны ингибиторы обратного захвата серотонина, т.к. обладают меньшими побочными эффектами. Но их нельзя комбинировать с ингибиторами МАО. Два контролируемых исследования однако показали, что трициклические антидепрессанты также эффективны как и ингибиторы обратного захвата серотонина.
Деменция. В начальной фазе заболевания свидетельствует против болезни Паркинсона. Развивается у 30% пациентов в поздней стадии. Применяется ингибитор холинэстеразы ривастигмин (3-12 мг/день). Он не приводит к ухудшению моторики. Для других ингибиторов холинэстеразы (такрин, донепезил, галантамин) нет рандомизированных клинических исследований. У пациентов с деменцией не должны применяться антихолинергические препараты, т.к. приводят к ухудшению когнитивных функций.
Психозы. У трети пациентов, получающих леводопу, развиваются преимущественно зрительные галюцинации. Любое противопаркинсоническое средство может вызвать галюцинации и параноидальные нарушения. В таких случаях снижается доза леводопы до минимума. Если при этом сохраняются психотические нарушения, то применяются нейролептики - клозапин или кетиапин, которые не вызывают экстрапирамидальных нарушений.
Нарушение поведения. У пациентов, находящихся на терапии леводопой, нарушается поведение - они склонны к азартным играм, патологическим покупкам, гиперсексуальности. Развиваются у 5-10% пациентов. Лечение заключается в уменьшение дозы, нейролептиках или антидепрессантах.
Нарушение сна развивается у 30-50% больных с болезнью Паркинсона. Применяются низкие дозы клоназепама на ночь.
Также при болезни Паркинсона важно лечение сопутствующей патологии - гиперлипидемия, гипертония, гипотония, гиперурикемия, сердечная недостаточность, нарушение метаболизма глюкозы и др.
Немедикаментозное лечение.
Глубокая стимуляция мозга. Применяется у пациентов, у которых снизилась эффективность леводопы. В Nucleus subthalamikus (в нём развивается повышенная активность, которая подавляет движения) имплантируются электроды, также имплантируется генератор импульсов, который посылает электрическую стимуляцию к ядру. Тяжёлые осложнения развиваются в 0,5-3% случаев.
Диета. Т.к. леводопа конкурирует с аминокислотами за транспортные системы, необходимо избегать богатой белками пищи до и после приёма леводопы. Препарат принимается за 1ч до или после приёма пищи.
ЛФК. Массаж.
Логопедическая помощь. Позволяет сохранить речь.
Вопросы.
1). Что свидетельствует против болезни Паркинсона (идиопатического синдрома Паркинсона)?
а) одностороннее начало
б) дискинезии, индуцированные леводопой
в) симптомы поражения пирамидного пути
г) прогрессирование в течение 10 лет
д) тремор в покое
2). Какие методы исследования в начальной стадии болезни Паркинсона имеют смысл?
а) клиническое исследование и МРТ
б) ЭЭГ и дуплексное исследование артерий мозга
в) пункция ликвора и исследование мочи
г) электромиография и электронейрография
д) инструментальные методы исследования противопоказаны
3). У 72-летнего пациента диагносцирована болезнь Паркинсона. Какая терапия показана в начальной стадии?
а) леводопа
б) лизурид
в) метиксен
г) глубокая стимуляция мозга
д) диета с ограничением белка и физиотерапия
4). Какое самое частое побочное действие леводопы?
а) сыпь на коже
б) галлюцинации
в) повышение внутриглазного давления
г) депрессия
д) эректильная дисфункция
5). Какая группа пациентов наиболее склонна к снижению эффективности леводопы?
а) пациенты до 70 лет
б) пациенты с автономными нарушениями
в) пациенты с атипичным синдромом Паркинсона
г) пациенты старше 70 лет
6). Каким должно быть питание больных, получающих леводопу?
а) избегать приёма жирной пищи до и после приёма леводопы
б) приём жирной пищи до приёма леводопы
в) избегать приёма богатой белками пищи до и после приёма леводопы
г) приём богатой белками пищи до и после приёма леводопы
д) избегать приёма богатой углеводами пищи после приёма леводопы
7). Какой механизм действия ингибиторов КОМТ?
а) подавляют синтез ацетилхолина
б) подавляют разрушение леводопы
в) подавляют синтез норадреналина
г) подавляют разрушение серотонина
д) подавляют разрушение нескольких нейромедиаторов
8). На что необходимо обращать внимание при лечение дуоденальной леводопой?
а) необходимо наложение постоянной гастростомы
б) часты приступы сонливости
в) противопоказана при сердечной недостаточности
г) дополнительно необходимо назначить ингибиторы МАО
д) терапия возможна только на несколько недель
9). В какую область имплантируются электроды при глубокой стимуляции мозга?
а) Nucleus basalis
б) Nucleus caudatus
в) Nucleus reticularis thalami
г) Nucleus subthalamicus
д) Nucleus ventralis posterior
10). Что применяется при лечение депрессий у больных с болезнью Паркинсона?
а) при депрессии, не связанной с движениями, - ингибиторы обратного захвата серотонина
б) при депрессии, не связанной с движениями, - нейролептики
в) глубокая стимуляция мозга в комбинации с дуоденальной леводопой
г) при депрессии, связанной с движениями, - снижение дозы леводопы
д) при депресии, не связанной с движенияим, - ингибиторы обратного захвата серотонина в комбинации с ингибиторами МАО.
Ответы здесь
Источники:
1). Neurologie. Heinz-Walter Delank, Walter Gehlen. 11. Auflage. 2006
2). Therapie des idiopatischen Parkinson-Syndroms. Lars Wojtecki, Martin Südmeyer, Alfons Schnitzler. Deutsche Ärzteblatt.